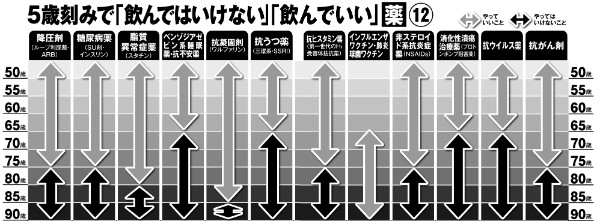
5歳刻みで「飲んではいけない」「飲んでいい」薬
巷に溢れる「やってはいけない」「やったほうがいい」という健康情報には、実践する側が知りたい「肝心な情報」が抜けている。“良いか、悪いか”は詳しく記しているのに、「誰に合うのか」は軽く見られているのだ。
特に困るのが「シニア向き」「中高年向き」という“括り”である。人生100年時代において、60歳と70歳、さらには80歳、90歳の健康対策が同じでいいはずがない。怖ろしいことに、実践する年齢が適していなければ、「害」になる健康対策もある。それは、薬についても言える。
今回、医療の専門家の協力と最新の医学研究をもとに、5歳刻みで「飲んではいけない」「飲んでいい」薬の一覧表を作成した。
どんな薬にもリスクとベネフィット(有用性)があり、加齢に伴う体の変化と薬の種類によって、両者のバランスは大きく変わっていくため、『誰も教えてくれなかったくすりの始め方・やめ方』の著者で北品川藤クリニック院長の石原藤樹医師は、図を参考にしながら年齢によって「減薬や服用の中止を主治医に相談してほしい」と話す。
「患者の健康状態によっても服用の是非は異なります。自己判断でやめてしまうこともリスクにつながるので、医師に相談しながら細かい判断を重ねていくことが大切です」(石原医師)
●降圧剤(ループ利尿薬・ARB)
「降圧剤は75歳以上で服用を中止すると急激な血圧上昇のリスクが高い。高齢になると作用が強く出すぎて転倒などのリスクがあるループ利尿薬、特定のホルモン分泌が減ることで効きにくくなるARBは75歳までに減薬等の判断を」(北品川藤クリニック院長の石原藤樹医師)
●糖尿病薬(SU剤・ インスリン)
「高齢になると服用による低血糖のリスクが大きくなり、意識障害などを起こすこともある。合併症予防のための検査数値のコントロール目標は75歳を境に緩和されるので、医師に減薬や中止の相談をするとよい」(石原医師)
●脂質異常症薬 (スタチン)
「2014年に米医学誌『JAMA』に発表された研究では、80歳を過ぎて使用を継続すべきとする根拠は乏しく、逆に横紋筋融解症などの有害事象のリスクが高くなると指摘されている。服用中止のリスクは比較的小さい」(石原医師)