薬で痩せる方法とは──そのメカニズムを解説
「食べたいものもがまんしなくていい」「マラソンもウオーキングも筋トレも一切不要」なのに、どんどんやせていく。糖尿病治療薬を使った“夢のようなダイエット”は日本だけにとどまらず海外でも大注目。一方で、急激な使用拡大を受けて日本医師会が「糖尿病の患者がしっかり使えるよう、不適切な使用は控えてほしい」と声明を出したり、相次ぐ健康被害やトラブルに対し厚生労働省が医療広告ガイドラインを見直す方針を示すなど警鐘も続けられている。議論噴出の“やせ薬”について仕組みから副作用、メディカルダイエットの未来まで徹底レポート。
目次
監修・取材
・ナビタスクリニック院長 谷本哲也さん
・医療ジャーナリスト 木原洋美さん
・浅草橋三丁目クリニック 村山慎一郎さん
・実業家 堀江貴文氏
「やせ薬」は「GLP-1受容体作動薬」の1種類だけ
糖尿病治療薬は大きく3つに分けられる。
「インスリンを出しやすくする薬、インスリンを効きやすくする薬、糖の吸収を抑え排泄を促す薬、です。インスリンは血糖値を下げるホルモンで、このホルモンが減少することで糖尿病が発症します」(ナビタスクリニック院長・谷本哲也さん、以下同)
薬の作用で分けると10種類以上ある糖尿病治療薬(下表参照)だが、いま〝効きすぎるダイエット薬〟として、使用者が急増しているのが2型糖尿病の治療薬として開発された「GLP-1受容体作動薬」(以下、GLP-1)だ。
「『オゼンピック』、『リベルサス』などの商品名で販売されているGLP-1はインスリンの分泌を促し血糖値をコントロールし、脂肪を分解する効果があります。小腸のほか、胃腸や脳にも働きかけ食欲を抑える作用もあるため“体重が減る”と注目されている。そのほかの薬に比べ、体重減少効果が大きいことは臨床試験でも実証されています」
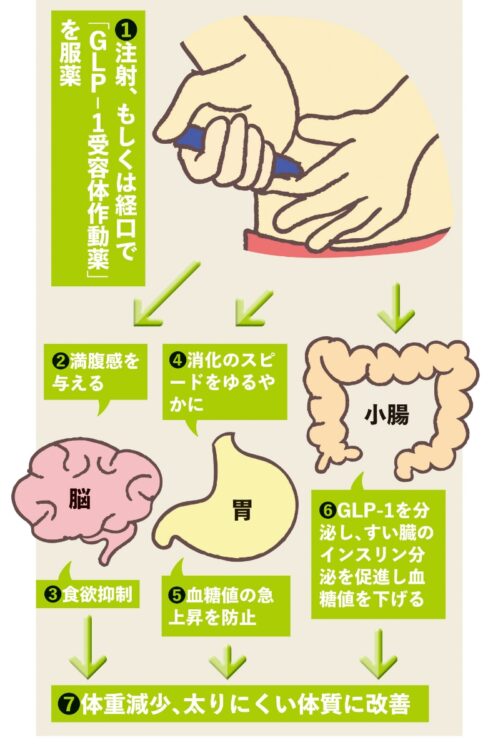
GLP-1ダイエットのメカニズム
【図解】「GLP-1ダイエット」でやせるメカニズム
【1】注射、もしくは経口で「GLP-1受容体作動薬」を服薬
【2】満腹感を与える
【3】食欲抑制
【4】消化のスピードをゆるやかに
【5】血糖値の急上昇を防止
【6】GLP-1を分泌し、すい臓のインスリン分泌を促進し血糖値を下げる
【7】体重減少、太りにくい体質に改善
糖尿病治療のための主な薬
GLP-1以外の薬は副作用が危険!「自由診療」で注意すること
糖尿病罹患者ではなくダイエット目的の場合、どこで薬を購入するのか。その多くは“痩身ダイエット”などを扱う美容クリニックだ。浅草橋三丁目クリニックの村山慎一郎さんが言う。
「GLP-1の販売が始まったのは2021年頃から、2022年頃から口コミなどがきっかけでブームになりました。医師免許を所有していれば薬の処方はできるので、糖尿病専門医でなくとも、医師の診察のもと糖尿病内科で出されるものと同じ成分の薬を処方しています」
自由診療となるため、価格はクリニックによって異なるが相場は月に1万~4万円ほど。あまりにも安いもしくは高い場合や、インターネット上でのオンライン診療のみで処方するクリニックには注意が必要だ。
「当院では必ずオンラインと対面の両方で診察してから処方していますが、看護師が問診するだけで処方するクリニックもあるばかりか、GLP-1ではない糖尿病薬を出しているところもある。ダイエット効果のエビデンスがあるのはGLP-1だけで、そのほかの薬は副作用が強く出ることも多く危険です」(村山さん、以下同)
また、GLP-1が品薄だからといって個人輸入で海外から入手しようとする人もいるというが、これも避けた方がいい。
「GLP-1ではない、日本で承認されていない薬の可能性もあります。医師の処方でも価格が安すぎるものは正規品ではない場合があるので注意が必要です」
肥満症治療薬として日本でも「ウゴービ」が保険適用に
医師が処方する“安全な”薬だからこそ安心して利用する人が増えていることも流行の背景にあるが、昨年3月にはGLP-1の「ウゴービ」が肥満症治療薬として承認された。2月22日より保険適用で発売される予定だ。
医療ジャーナリストの木原洋美さんが言う。
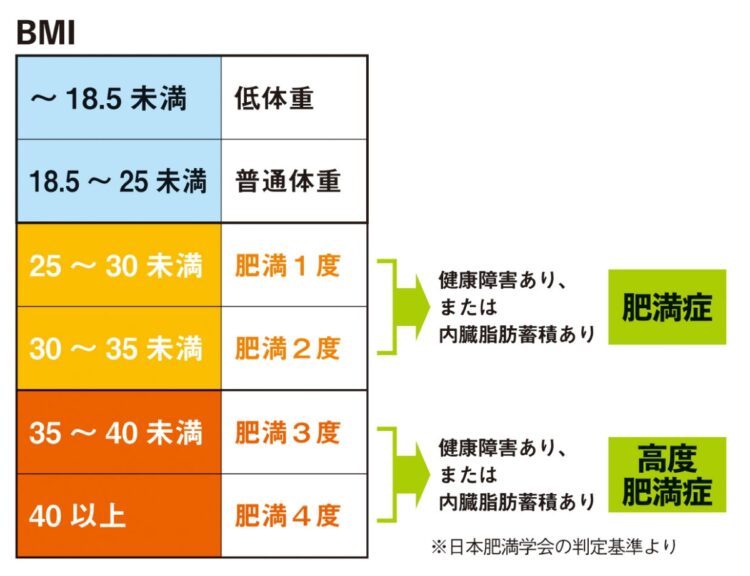
「デンマークの製薬会社が開発・販売しているもので、2021年にはすでにアメリカで肥満症治療薬として承認されています。最大投与量が2.4mgと大きく、食欲や蠕動運動の抑制効果はより大きい。ただし、高血圧、脂質異常症、2型糖尿病のいずれかの持病があり、BMIが35以上か、27以上で肥満に関する健康障害が2つ以上あるなど、対象条件はかなり厳格に示されています」
BIMの基準
安易な使用で重篤な「低血糖」に陥る恐れあり
GLP-1が“ダイエット薬”として認知され、使用拡大している状況に対し、日本医師会や厚生労働省は適正使用とともに副作用について注意を促している。
「頭痛や下痢、便秘、吐き気など報告されているほか、重篤な症状としてはすい炎や胆石などを引き起こすケースもある。また、血糖値を抑える薬なので、血糖値が正常な人が使用すれば低血糖症になる恐れもあります」(木原さん)
村山さんも、こう言い添える。
「薬の服用をやめれば吐き気などの副作用は治まりますが、低血糖症は失神や意識消失をもたらすので、“万が一、副作用が出てもやめればいい”という安易な考えは危険です」
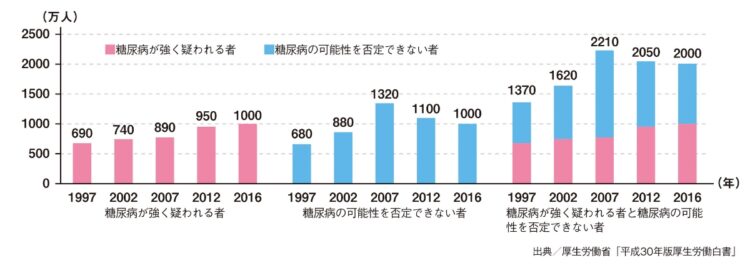
約5人に1人!糖尿病はいまや日本の「国民病」
「本来必要な患者に薬が行き渡らない懸念」――日本医師会や厚労省はこう警告するが、たしかに糖尿病患者の数は世界的に増加傾向にある。ワシントン大学の保健指標評価研究所の調査によると、世界の糖尿病人口は2021年時点で5億2900万人に上り、今後30年間で2倍以上の13億人に達すると予測。日本も例外ではない。
「厚労省の国民健康・栄養調査によると、“糖尿病が強く疑われる”もしくは“糖尿病の可能性を否定できない”人の数は、調査を始めた1997年以降右肩上がり。高齢化や肥満度の高い人の増加などさまざまな要因が考えられます。特に肥満は糖尿病だけでなく、あらゆる病を引き起こすとWHOも強く問題視しています」(谷本さん)
「糖尿病が強く疑われる人」及び「糖尿病の可能性を否定できない人」の推計人数の年次推移
原因と治療法が全く異なる糖尿病の「1型」と「2型」
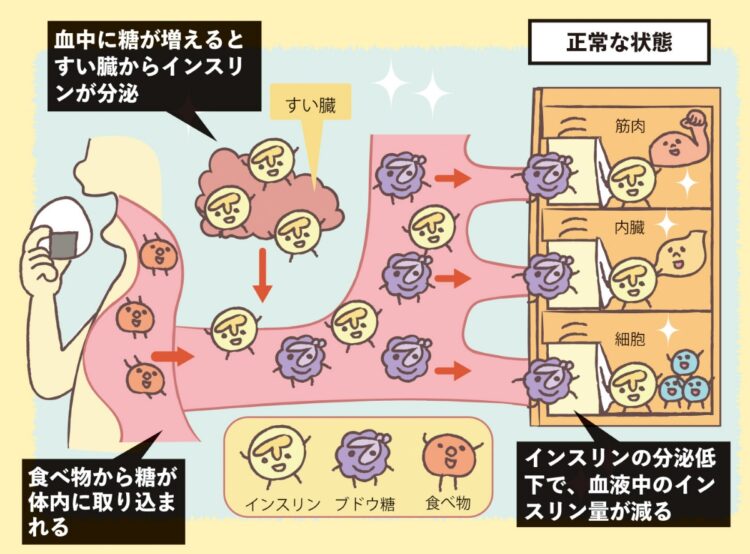
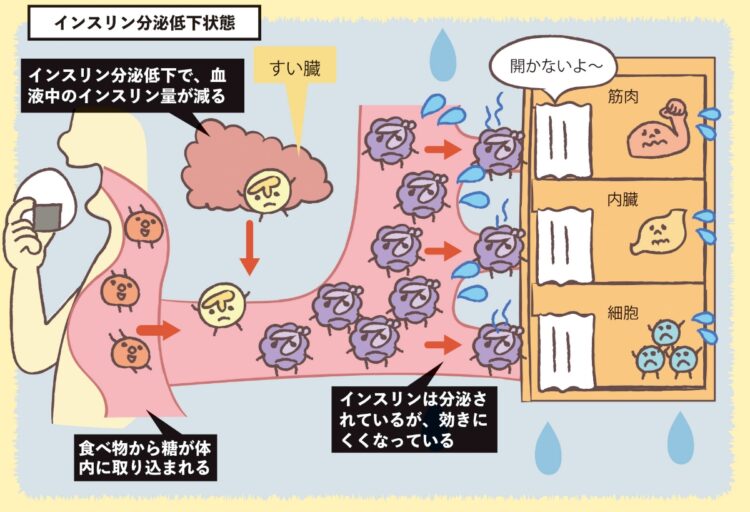
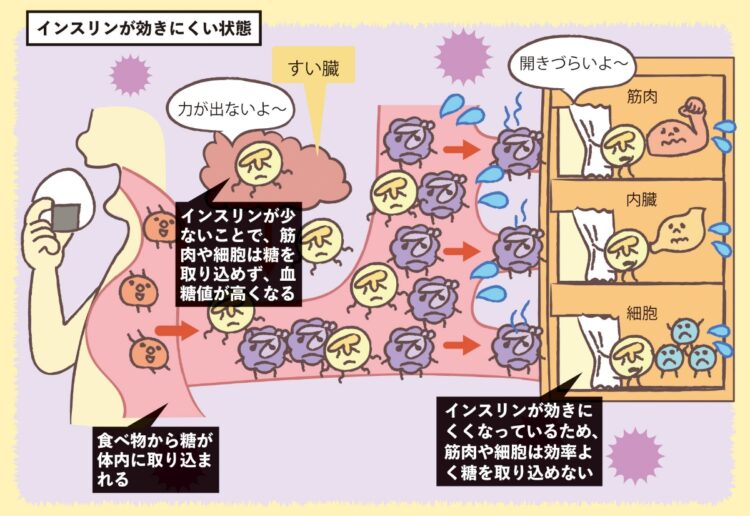
糖尿病とは、血糖値を下げるホルモンであるインスリンが充分に働かず、血液中を流れるブドウ糖が増えてしまう病気。大きく分けると、1型糖尿病と2型糖尿病、そして妊娠糖尿病がある。
「1型は、すい臓のインスリンを出す細胞(β細胞)が破壊されインスリンの分泌低下が原因で血糖値が高くなります。若い世代や子供でも発症することがあり、治療法としては注射でインスリンを補うことが必須です。2型はインスリンの分泌低下や効きにくくなることで血糖値が高くなることによるもの。細胞破壊ではなく遺伝や生活習慣が原因とされ、中高年を中心に発症。糖尿病患者全体の9割以上を2型が占めます。投薬による治療もありますが、初期の段階であれば食事療法や生活習慣の見直しによって、インスリンの分泌回復や効きを改善させることもできます」(谷本さん)
【図解】糖尿病の原因とメカニズム
正常な状態
正常な状態
インスリン分泌低下状態
インスリン分泌低下状態
インスリンが効きにくい状態
インスリンが効きにくい状態